“偉大な詐称者”アジソン病(副腎皮質機能低下症)|気づかぬうちに命を脅かす病気にご用心!

はじめに
アジソン病(副腎皮質機能低下症)は「The Great Pretender」と揶揄されるように、多様で特徴的でない臨床症状を呈する疾患です。そのため、見逃されることも多く、発見が遅れると致死的なアジソン・クリーゼに陥ることもあります。この疾患は「疑う力」を持って診断に臨む必要があります。今回は犬のアジソン病の病態・症状・診断・治療について詳しく解説します。
アジソン病とは?

副腎は、左右の腎臓の上に存在し、生命維持に直結するホルモンを産生・分泌する重要な内分泌器官です。副腎は皮質と髄質から構成されており、さらに皮質は3層の構造に分かれており、それぞれ生命維持に必要なホルモンを分泌します。
- 副腎皮質の球状帯(外層)から分泌されるアルドステロン(鉱質コルチコイド)は腎臓でのナトリウムの再吸収とカリウムの排泄を促し、血圧・循環血流量・電解質バランスの調整を行います。
- 副腎皮質の束状帯(中間層)から分泌されるコルチゾール(糖質コルチコイド≒ステロイド)は代謝調整・抗炎症・免疫バランスの調整を行います。
アジソン病は副腎皮質の傷害(多くは自己免疫性)に伴い、アルドステロン・コルチゾールの分泌が不十分になる病態を言います。一般的なアジソン病ではアルドステロンとコルチゾールの両方の分泌が不十分となりますが、「コルチゾールの分泌のみ不十分」となる非定型アジソン病も存在します(アジソン病全体の約1/4?)。
アジソン病の症状
アルドステロン(鉱質コルチコイド)は腎臓でのナトリウムの再吸収とカリウムの排泄を促します。浸透圧の原理でナトリウムを再吸収すると水分も追従して再吸収されます。これにより循環血流量を維持されます。アジソン病に伴い、これが障害されると、水分の再吸収が行われず、循環血流量が低下します。
▶︎アルドステロン欠乏で起こる症状
| アルドステロンの生理作用 | 欠乏による症状 |
| Na保持・K排泄 | 低Na血症:循環血流量減少 高K血症:重度で徐脈 |
| 循環血流量の維持 | 低血圧、循環不全、虚脱、徐脈 |
| 腎血流の維持 | 腎機能障害(BUN/Cre上昇) |
コルチゾール(糖質コルチコイド)は体内の恒常性を保つ「ステロイドホルモン」であり、食欲や消化機能の調整・血糖維持・免疫調整・抗炎症作用・活動性の向上などその機能は多岐にわたります。
▶︎コルチゾール欠乏で起こる症状
| コルチゾールの生理作用 | 欠乏による症状 |
| 食欲や消化機能の調整 | 慢性腸症と同様の症状(嘔吐・下痢・食欲不振) |
| 血糖維持 | 低血糖(ふらつき、発作、虚脱) |
| 免疫調整 | 炎症(特に消化管:炎症性腸疾患様) |
| 活動性の向上 | 元気低下、無気力 |
- アジソン病:アルドステロンとコルチゾールの両方が欠乏→電解質異常あり
- 非定型アジソン病:コルチゾールのみが欠乏→電解質異常なし、消化器症状が中心
消化器症状とコルチゾール欠乏の関連性
コルチゾールが欠乏すると、その抗炎症作用が失われることにより、消化管粘膜の防御機能が低下し、慢性的な粘膜の炎症を引き起こします。さらにコルチゾールは、腸管の蠕動運動・消化酵素の分泌・栄養素の吸収機能にも関与しているため、その欠乏は腸の機能障害を招き、慢性的な消化器症状の一因となります。
アメリカの大学病院のデータベースから非定型アジソン病犬29頭を対象とした報告では、そのうち28頭で低アルブミン血症が認められたとされています。
これらの症例はいずれも慢性的な消化器症状を呈しており、血液検査で低アルブミン血症が確認されたことからも、腸の慢性炎症や機能障害との関連が示唆されます。
したがって、慢性の消化器症状を呈し、かつ低アルブミン血症を伴う犬に対しては、安易に慢性腸症(CE)と診断を下すのではなく、非定型アジソン病を含む他疾患の可能性も慎重に検討する必要があります。
アジソン・クリーゼ
アジソン病は、無治療または治療中断により急速に悪化し、命に関わる重篤な状態に陥ることがあります。この危機的な状況をアジソン・クリーゼ(Addisonian crisis)と呼びます。
これは、副腎の機能が著しく低下することで生命の危険にさらされる状態を指し、急性副腎不全と表現されることもあります。
臨床現場では、アジソン病と診断した症例において、
- 重度の低血圧(ショック状態)
- 低血糖
- 顕著な高カリウム血症
- 重度の脱水(腎前性腎障害)
のいずれかを満たす場合に、アジソンクリーゼと判断します。
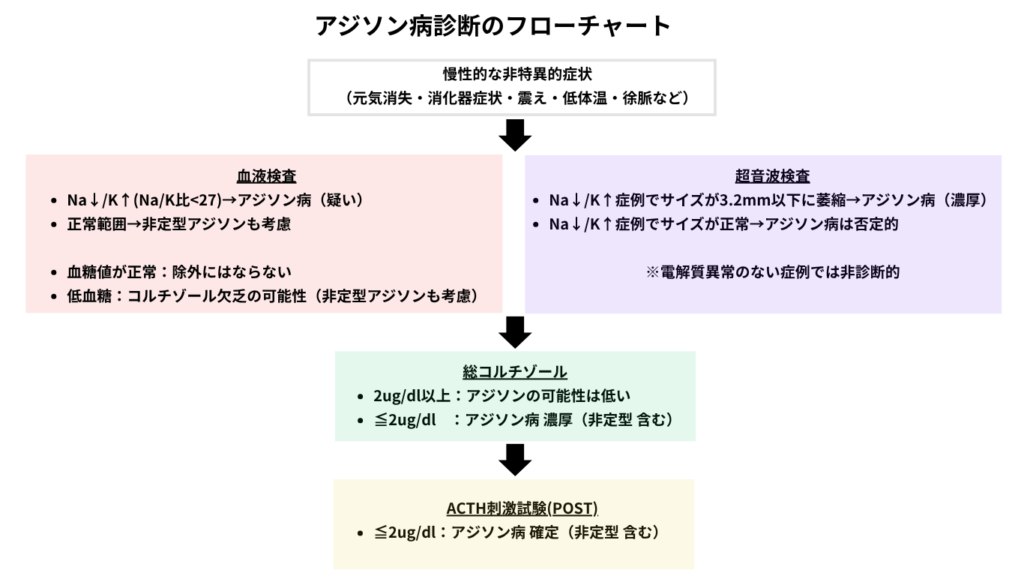
アジソン病の診断
稟告・身体検査
アジソン病は、先述のとおり非特異的な症状を呈するため、身体検査で明らかな異常が認められないこともあります。
繰り返す消化器症状や体重減少は、慢性腸症と共通する臨床像であり、アジソン病の鑑別として念頭に置くべき所見です。
そのほか、ふるえや活動性の低下(いわゆる慢性疲労)といった症状も、非特異的ながらアジソン病で認められることがあります。
血液検査
アジソン病は「The Great Pretender(偉大な詐称者)」と呼ばれる通り、血液検査所見も非特異的です。ヒントとなる所見を気にする事が大切です。
| 検査項目 | 所見 | なぜヒントになる? |
|---|---|---|
| Na低下・K上昇(Na/K比) | Na/K<27なら疑う | アルドステロン欠乏でNa↓・K↑ |
| アルブミン(Alb) | アルブミン値の低下 | コルチゾール欠乏で腸の機能障害(慢性的な消化器障害が生じている場合) |
| 低血糖 | 軽度でも注目 | コルチゾール欠乏により糖新生が障害される |
| 高BUN/高クレアチニン | 腎前性高窒素血症 | 循環血液量低下による腎前性高窒素血症 |
| 高Ca | 原因不明の高Ca血症 | アジソンでよく見られるが、メカニズムは不明(脱水関与?) |
特に非定型アジソン病では、糖新生機能の一部残存、食事からの糖分摂取、低ストレス状態、他ホルモンによる代償などにより、低血糖が顕在化しないことがあります。そのため、病状が進行するまで血液検査で明らかな異常が認められないケースも少なくありません。
スクリーニング検査で異常がなくても、繰り返す消化器症状や慢性的な疲労感などの臨床所見があれば、ACTH刺激試験を実施する価値は十分にあります。
超音波検査
典型的なアジソン病では、副腎の萎縮が超音波検査で認められることが多く、画像所見が診断の一助となります。
個体差はあるものの、一般的に副腎の短径が3.2mm以下であれば萎縮と判断されます。
ある報告では、「低Na・高K血症を呈する症例において、副腎の短径3.2mm以下を基準とした場合、アジソン病に対する感度は90%、特異度は100%」と非常に高い診断精度が示されています。
一方で、非定型アジソン病(電解質異常を伴わない)では、副腎の萎縮が認められたのは56%の症例にとどまるとする報告もあります。
このことから、
- 典型的なアジソン病(低Na・高K)では副腎萎縮が高頻度に認められるのに対し、
- 非定型アジソン病では、萎縮がみられない、あるいは正常下限程度の副腎を示す症例も多い
と考えられます。したがって、超音波検査は典型例では有用な所見となり得る一方で、非定型例では診断的価値は限定的であり、補助的手段として活用すべきでしょう。
ACTH刺激試験
典型的、非定型アジソン病において確定診断に繋がる検査です。アジソン病の多くは、安静時コルチゾール(Pre)も低下しているケースが多いですが、診断するにはPost(刺激後)コルチゾールが2 μg/dL未満であることが必須です。(※多少の施設差あり)
| Preコルチゾール | Postコルチゾール | 解釈 |
|---|---|---|
| 正常 | <2 μg/dL | アジソン病(確定) |
| <2 μg/dL | <2 μg/dL | アジソン病(確定) |
| <2 μg/dL | 正常 | 除外に近い。一時的HPA軸抑制や軽度機能低下の可能性 |
治療とフォローアップ
急性期(アジソン・クリーゼ)
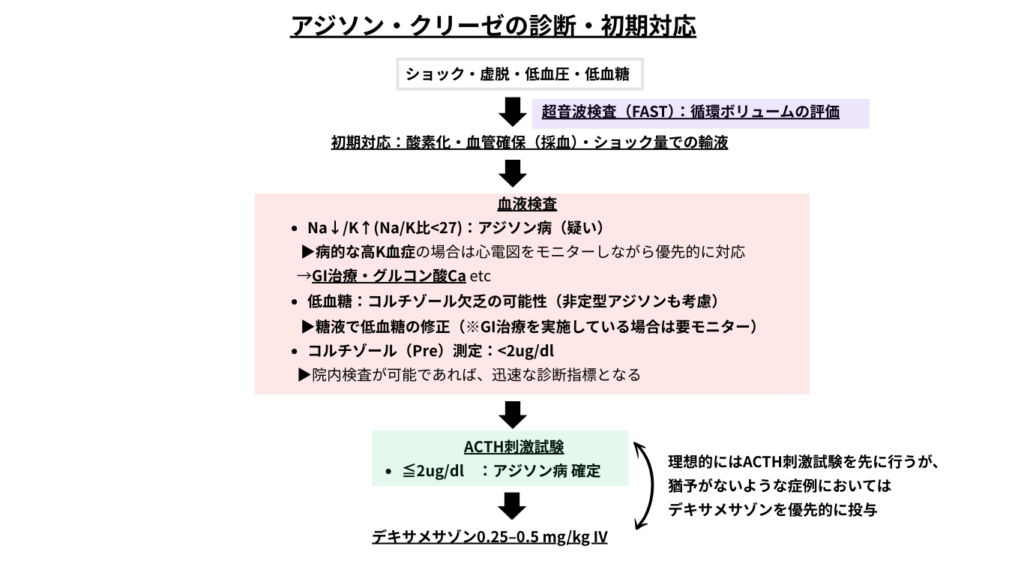
- ショック量での輸液で循環血液量の回復
- 低血圧が持続する際は循環作動薬で血圧の管理
- 高K血症の管理(GI療法・グルコン酸Caなど)
- 低血糖の管理(糖液の添加)
- デキサメサゾン注射でグルココルチコイド補充(ACTH刺激試験に影響を与えにくい)
慢性管理
グルココルチコイド:プレドニゾロン(Prednisolone)
■ 初期維持量(導入期)
- 0.2–0.4 mg/kg/日 PO(経口):生理的用量で開始
- 朝投与を基本とし、1日1回
- 軽症例では0.1–0.2 mg/kg/日でも可
■ 漸減法(2〜4週以降)
- 臨床症状(食欲、元気、ストレス耐性)を観察しながら、
- 2週間おきに20〜30%ずつ漸減
- 最終的には 0.05–0.1 mg/kg/日に落とす
- ALPの上昇やクッシング兆候(多飲多尿)が見られる際も漸減を検討
- ストレス時(旅行、手術前後、入院など)には一時的に2〜3倍増量
ミネラルコルチコイド:フルドロコルチゾン(フロリネフ®)
■ 初期用量
- 0.01–0.02 mg/kg/日 PO(2回分割投与)
■ 増減方法
- Na/Kの改善を見ながら、5日ごとに±0.05–0.1 mg/kg/dayで調整
- Kが高値のまま:→増量
- Naが高値すぎる・Kが低すぎる:→減量
- 電解質正常でも多飲多尿が強い場合:→プレドニゾロンが過剰か、フロリネフが過剰の可能性
▶︎まずはプレドニゾロンを漸減or休薬
■ 維持量の目安
- 最終的には0.02–0.03 mg/kg/日で維持されることが多い。
- フロリネフの要求量が経時的に増える事があるため注意(Max 0.08mg/kg/dayまで増量する場合も)
■ モニタリング
| 項目 | 頻度 | 目的 |
|---|---|---|
| 臨床症状 | 毎日(飼い主観察) | 活動性、食欲、嘔吐・下痢、多飲多尿の有無 |
| 電解質(Na/K) | 5日ごと→1〜3ヶ月に1回 | フロリネフ用量評価 |
| BUN/Cre | 1〜3ヶ月ごと | 腎血流の指標・脱水評価 |
| ALP | 1〜3ヶ月ごと | プレドニゾロン用量評価 |
代替薬(フロリネフが使えない・効果が落ちた/高額の場合)
- DOCP(ピバル酸デソキシコルチコステロン:ザイコータル®、パーコーテン®)
- 1回の皮下注射で約25日効果が持続
- 初回:2.2 mg/kg SC(0.088mL/kg )
▶︎適正用量かどうかは議論の分かれるところ:近年では1.1mg/kg SCでの低用量スタートを推奨する報告も - 10日〜14日後に早期モニター(症状、Na、K、USGなど)
- 以降、1.5〜2.2 mg/kgを21〜30日間隔で調整
- フロリネフと異なりグルココルチコイド作用がないため、プレドニゾロンの併用必須
- フロリネフから切り替える際、DOCPの効果が出るまで2-3日かかるため、その間は併用も検討する。
| 補充内容 | 薬剤例 | 補足 |
|---|---|---|
| グルココルチコイド | プレドニゾロン | 毎日または隔日投与 |
| ミネラルコルチコイド | FlorinefまたはDOCP(月1注射) | DOCP使用時もプレドの併用が基本 |
まとめ
アジソン病の診断は、まず「可能性を疑うこと」から始まります。
この病気は症状が曖昧で、特に非定型例や初期段階では、一般的な血液検査で明らかな異常が認められないことも多く、単に検査結果のみで否定することはできません。
なかでも非定型アジソン病は、慢性腸症のような長期的あるいは繰り返される消化器症状として潜んでいることがあり、そのような症例に遭遇した際には、常に鑑別リストに加えておく意識が重要です。
そして、ACTH刺激試験をためらわず実施する判断こそが、アジソン・クリーゼによる致命的な転帰を未然に防ぐ鍵となります。
関連記事
友だち追加で診察予約・最新情報がチェックできます!!

茅ヶ崎市・藤沢市エリアで犬猫の消化器症状でお困りの方は湘南ルアナ動物病院(湘南Ruana動物病院)までお気軽にご相談ください。


