難治性慢性腸症の鑑別に血中ヌクレオソーム測定は有効か?|大細胞性リンパ腫への”悪性転化”をどう見抜くか

はじめに
犬の慢性腸症(Chronic Enteropathy:CE)は日常診療で頻繁に遭遇する疾患群であり、食事療法・腸内環境介入・免疫抑制療法に対する反応性によって分類されます。
しかし臨床現場では、一度はコントロールできた症例が、途中から急に治療抵抗性を示すケースをしばしば経験します。
このとき常に問題となるのが、「炎症の増悪なのか、それとも腫瘍化なのか?」という鑑別です。
本記事では難治性の慢性腸症に対する治療方針を見直すポイントや追加検査における限界、血中ヌクレオソーム測定という新しい選択肢の可能性について、主観的な意見を述べたいと思います。
慢性腸症と消化管型リンパ腫の連続性という考え方
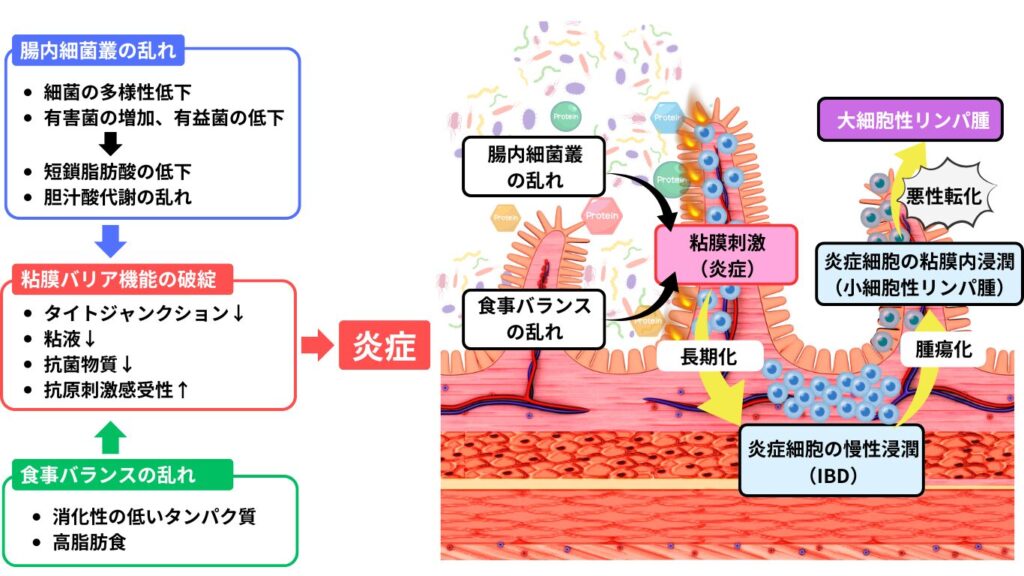
慢性腸症は単一の原因による疾患ではなく、遺伝的素因を背景に複数の因子が相互に影響し合うことで生じる「消化管恒常性の破綻」として捉えられています。
具体的には、腸内細菌叢の多様性低下(dysbiosis)により、短鎖脂肪酸の産生低下や胆汁酸代謝異常が引き起こされます。その結果、粘液分泌やIgA産生の低下、さらには上皮細胞間のタイトジャンクションの破綻が生じ、腸管バリア機能が低下します。
このような状態では、腸管内抗原に対する過剰な炎症反応や免疫応答が惹起されやすくなり、特に食事由来タンパク質に対する反応性が亢進すると考えられています。
さらに、炎症環境下での持続的な抗原曝露によりリンパ球の増殖刺激が続くことで、これらの細胞が腫瘍化し、「小細胞性リンパ腫(低悪性度リンパ腫)」へ移行する可能性が示唆されています。
また、小細胞性リンパ腫として診断・治療されている症例においても、時間経過とともに「大細胞性リンパ腫(高悪性度リンパ腫)」へと進展するケースが一定数存在します。
すなわち、
「慢性腸症・小細胞性リンパ腫・大細胞性リンパ腫は、互いに完全に独立した疾患ではなく、連続的な病態スペクトラムとして理解すべきである」という考え方です。
この仮説に基づけば、
「現時点では慢性腸症として管理されているが、将来的にリンパ腫へ進展する」
あるいは
「すでに腫瘍化が進行しているものの、現行の検査では検出されていない」
といった状況も、臨床的に十分起こり得ると考えられます。
慢性腸症が“コントロール不能になる瞬間”
慢性腸症の治療経過中に、以下のような変化が認められた場合には注意が必要です。
- ステロイドに対する反応性の低下
- 下痢・嘔吐の再燃
- 低アルブミン血症や貧血の進行
- 持続的な体重減少
これらは単なる一時的な増悪ではなく、病態の変化を示唆するサインである可能性があります。
このようなタイミングでは、以下の点を再評価する必要があります。
- 治療強度が十分でない可能性
- 他疾患の併発の可能性(感染症、膵炎、胆嚢炎など)
- 小細胞性リンパ腫、あるいは大細胞性リンパ腫への進展
特に重要なのは、
「炎症の増悪」なのか「腫瘍性変化」なのかを見極めること
であり、この段階で診断仮説を見直し、追加検査や治療方針の再構築を検討する必要があります。
画像検査の限界:見えないリンパ腫
診断仮説の見直しとして、低侵襲かつ高感度の検査として超音波検査が挙げられます。
一般に、消化管の大細胞性リンパ腫(高悪性度リンパ腫)では、
- 腫瘤形成
- 腸管壁の著明な肥厚
- 層構造の消失
といった超音波所見を伴うことが多いとされています。
しかしながら、約10〜30%の症例では超音波検査で明らかな異常が検出されないと報告されており、
「エコーで異常がない=高悪性度リンパ腫ではない」とは言い切れません。
一方、小細胞性リンパ腫(低悪性度リンパ腫)は、大細胞性リンパ腫とは異なり明確な腫瘤を形成することは稀です。
- 筋層の軽度肥厚
- 腸間膜リンパ節の軽度腫大
といった所見が認められることはありますが、これらは慢性腸症でもしばしば認められるため、
超音波検査のみでの鑑別はさらに困難となります。
超音波検査で明らかな異常が検出される場合には、細胞診やクローナリティ検査によって診断に至ることもあります。
しかし、画像上明確な異常が乏しい場合には、たとえ過去に検査歴があったとしても、
上下部消化管内視鏡検査による再評価が必要となるケースが多い
のが実臨床の現状です。
内視鏡検査の壁
コントロール不良の慢性腸症においては、
上下部消化管内視鏡による再評価
が診断精度を高めるうえで理想的なアプローチとされています。
しかし実臨床では、以下のような要因により実施が困難となるケースも少なくありません。
- 全身状態の悪化
- 低栄養状態
- 低アルブミン血症
これらの症例では麻酔リスクが高く、内視鏡検査自体を断念せざるを得ない状況も生じます。
さらに施設的な制約として、
- 下部消化管内視鏡検査の実施が困難
- そもそも内視鏡設備が整っていない
といったケースもあり、
消化管全域の評価が十分に行えない
という問題も存在します。
このように、理想的には再検査が望まれる状況であっても、実際にはそれが叶わない症例が一定数存在することが、診断および治療戦略を難しくしている要因の一つです。
治療的診断の限界
臨床現場では、コントロール不良例に対して以下のような「治療的アプローチ」が選択されることがあります。
- 腸内環境への介入強化(食事療法の見直し、プレ・プロバイオティクスの追加)
- プレドニゾロンの増量
- クロラムブシルの追加
- L-アスパラギナーゼの投与(高悪性度リンパ腫を想定)
しかしながら、ここで大きな問題となるのは、
治療反応性のみでは診断を確定できないという点です。
その背景には、先述の通り、慢性腸症と消化管型リンパ腫が完全に独立した疾患ではなく、連続的な病態スペクトラムとして存在するという考え方があるためです。
すなわち、実際の臨床症例では、
- 慢性腸症(炎症性病態)
- 小細胞性リンパ腫(低悪性度)
- 大細胞性リンパ腫(高悪性度)
といった要素が単独で存在するとは限らず、同一個体内で混在している可能性も考慮する必要があります。
このような状況においては、単一の治療に対する反応性のみから病態を切り分けることは困難であり、
「効いた/効かない」だけでは本質的な病態の把握には至らないという限界が存在します。
血中ヌクレオソーム測定という新しい選択肢
ヌクレオソームは、細胞死(特にアポトーシスやネクローシス)に伴い血中に放出されるDNA-ヒストン複合体です。
腫瘍細胞のターンオーバー(細胞分裂)が高いほど上昇する
という特徴があります。
血中ヌクレオソーム測定の臨床的有用性
近年、慢性腸症(CE)と消化管型リンパ腫(GIL)の鑑別における補助診断として、血中ヌクレオソーム測定の有用性を検討する大変興味深い研究がありました。
その研究では、最終的に36例(慢性腸症17例、消化管型リンパ腫19例)が解析対象となり、消化管型リンパ腫はさらに小細胞性(S-GIL)と大細胞性(ML-GIL)に分類されました。
その結果、血中ヌクレオソーム濃度は
- 慢性腸症(CE)群:多くが基準範囲内(中央値 54 ng/mL)
- 消化管型リンパ腫(GIL)群:基準範囲を逸脱する症例が多い(中央値 224 ng/mL)
と、両群間で有意差が認められました。
ROC解析ではカットオフ値103 ng/mLが算出され、
感度79%、特異度100%
と、高い特異度を有する指標であることが示されています。
さらに消化管型リンパ腫の病型別に解析すると、
- 大細胞性リンパ腫(ML-GIL)
→ 明確な高値(感度92%) - 小細胞性リンパ腫(S-GIL)
→ 約半数で上昇せず(感度50%)
という結果でした。
また、ステロイド投与の有無による影響も限定的であり、少なくとも本研究においては、
ステロイド投与がヌクレオソーム値を大きく変動させる可能性は低い
と考えられています。
臨床的解釈:何が分かって、何が分からないのか
これらの結果から重要なのは、
血中ヌクレオソーム測定は慢性腸症と小細胞性リンパ腫の鑑別には不向きである
一方で、
大細胞性リンパ腫では高率に上昇する
という特徴から、
「高悪性度リンパ腫の存在を示唆するマーカー」としての価値が高い
と解釈できます。
本テーマにおける臨床的意義
ここで本記事の主題に立ち返ると、
慢性腸症として治療されている症例がコントロール不良となった際、問題となるのは
- 炎症の増悪なのか
- 小細胞性リンパ腫なのか
- 大細胞性リンパ腫への悪性転化なのか
という鑑別です。
血中ヌクレオソーム測定は、
- 慢性腸症と小細胞性リンパ腫の鑑別には限界がある
- 一方で、大細胞性リンパ腫では高率に上昇する
という特徴を持ち、
慢性腸症の難治例において「大細胞性リンパ腫への悪性転化の検出」を目的とした検査として臨床的価値が高い可能性がある
と思われます。
ただし、小細胞性リンパ腫においても一部で上昇が認められることから、現時点では
「炎症性病態の増悪」か「腫瘍性病変(特に高悪性度リンパ腫)」の関与かを見極める補助的指標
として位置付けるのが妥当と考えられます。
すなわち、単独で確定診断に至る検査ではないものの、
治療方針の分岐点における意思決定を補助するツールとして、有用性が期待される検査と言えるでしょう。
まとめ
慢性腸症は、一度コントロール可能であった症例が、経過中に治療抵抗性を示すケースをしばしば経験します。
本疾患は単一の原因ではなく、炎症から腫瘍へと連続する病態スペクトラムとして捉えられるため、
「今この症例がどのフェーズにあるのか」を見極めることが極めて重要です。
慢性腸症がコントロール不能となった際、
それを「治療強度の不足」と捉えるのか、
あるいは「病態の変化(特に悪性転化)」と捉えるのかによって、治療戦略と予後は大きく変わります。
血中ヌクレオソーム測定は、非侵襲的かつ迅速に実施可能であり、特に大細胞性リンパ腫への悪性転化を示唆する指標として、臨床的に有用である可能性があります。
今後さらなるエビデンスの蓄積が期待される領域ですが
「炎症として治療を継続するのか」「腫瘍として治療を切り替えるのか」
その分岐点において、
“見えない悪性転化を拾い上げるヒント”となり得る検査として、一度検討する価値のある選択肢と言えると思いました。
関連記事
LINE友だち追加で診察予約、病院の最新情報はinstagramからチェックできます!!


辻堂・茅ヶ崎市エリアで犬猫の消化器症状でお困りの方は湘南ルアナ動物病院(湘南Ruana動物病院)までお気軽にご相談ください。

